Главная → Новости и статьи → Гастрит
Гастрит — это патология желудка воспалительного характера с поражением слизистой оболочки. При отсутствии лечения болезнь приобретает хроническое течение и может переходить в язвенную болезнь. Если вовремя обратиться к гастроэнтерологу и получить адекватную терапию, можно добиться полного выздоровления.
Вопреки распространенному мнению, ведущей причиной гастрита является не погрешность в диете. Чаще всего болезнь вызывает бактерия Helicobacter pylori. Чтобы выяснить происхождение патологии, пациенту проводят тест на хеликобактер пилори, и в зависимости от его результатов составляют план лечения.
Виды гастрита
Болезнь может протекать в двух формах, которые различаются степенью активности воспалительного процесса.
-
Острый гастрит.
Возникает под действием повреждающих факторов, например, при случайном проглатывании токсических веществ, избыточном употреблении алкоголя, некоторых лекарственных препаратов или испорченных продуктов питания. -
Хронический гастрит.
Болезнь сопровождается нарушением структуры стенок желудка, протекает волнообразно, с периодами обострений и ремиссий. Может быть атрофическим, поверхностным, глубоким, эрозивным. Эрозивный гастрит нередко перерождается в язвенную болезнь желудка.
Симптомы гастрита
Острый гастрит отличается обширным воспалительным процессом и резким началом. У больных наблюдаются следующие симптомы:
- приступообразная боль в области желудка;
- изнуряющая изжога;
- тошнота и рвота, которая не приносит облегчения;
- примеси крови в рвотных массах;
- слабость и ухудшение общего самочувствия;
- повышенная температура тела;
- вздутие живота и диарея.
Хронический гастрит долгое время протекает бессимптомно. Время от времени возникают неспецифические проявления болезни:
- тяжесть в животе после приема пищи;
- отрыжка;
- болевые ощущения при длительных голодных паузах;
- тупая ноющая боль и жжение в области желудка;
- частая диарея и вздутие;
- внезапные приступы тошноты;
- плохой аппетит.
При хроническом воспалении слизистой желудка симптомы могут появляться на фоне приема жирной или острой пищи. При длительном течении постепенно развиваются признаки нарушения всасывания витаминов и минералов: ломкость ногтей, выпадение волос, быстрая утомляемость.
Причины гастрита
Острая форма патологии развивается быстро под воздействием неблагоприятных факторов:
- сильнодействующих химических веществ, например, кислот;
- некоторых лекарственных препаратов;
- травмирования слизистой оболочки инородным предметом или слишком жесткой, плохо пережеванной пищей;
- проникновения патогенных бактерий при пищевом отравлении, например, сальмонелл.
Причины хронического гастрита:
- проникновение бактерии Helicobacter pylori — возбудитель обнаруживается у большинства больных с антральным гастритом, а также другими формами патологии, поэтому его можно считать основной причиной хронического воспаления слизистой желудка;
- аутоиммунные процессы, на фоне которых организм воспринимает собственные клетки как чужеродные и атакует их;
- злоупотребление нестероидными противовоспалительными препаратами, из-за чего уменьшается синтез защитной слизи и происходит повреждение слизистой оболочки;
- рефлюкс — заброс содержимого кишечника в желудок при недостаточной функции сфинктера.
- курение и злоупотребление алкоголем;
- неправильное питание с преобладанием жареных и острых продуктов;
- нарушение обменных процессов;
- частые стрессы.
Осложнения при гастрите
Острая форма болезни редко приводит к осложнениям, но может приобретать хроническое течение. При хроническом гастрите без адекватной терапии воспаление распространяется на глубокие слои желудка и провоцирует повреждение стенок, вплоть до перфорации и кровотечения. Это неотложное состояние, которое требует экстренной медицинской помощи.
Помимо этого, хроническое воспаление слизистой желудка относится к предраковым заболеваниям, и в неблагоприятных условиях может переходить в злокачественную форму. Поверхностный гастрит при отсутствии лечения может распространяться на 12-перстную кишку и приводить к дуодениту.
Диагностика гастрита
Для оценки стадии болезни, степени повреждения слизистой оболочки и функции органа применяют следующие лабораторные и инструментальные исследования:
- неинвазивные тесты на выявление H.pylori;
- фиброгастроскопия (ФГДС) — осмотр желудка и 12-перстной кишки эндоскопом с биопсией и диагностикой на хеликобактер пилори;
- исследование крови для выявления анемии и нарушения обменных процессов;
- копрограмма;
- исследование кала на скрытую кровь.
Лечение гастрита
Тактика лечения острой формы зависит от причины воспаления. При отравлении проводят промывание желудка и назначают щадящую диету. Кроме того, всем пациентом с острым гастритом показан прием сорбентов, антацидов, спазмолитиков и других препаратов.
Основная цель терапии хронической формы — устранение причины воспаления слизистой. Одновременно с этим назначают препараты для облегчения неприятных симптомов болезни.
Атрофический гастрит лечат с помощью ферментных средств и лекарств, поддерживающих кислую среду. При необходимости назначают прокинетические препараты, которые усиливают моторику желудка и ускоряют прохождение пищи. В случае подтверждения хеликобактерной инфекции показан прием антибактериальных лекарственных средств и препаратов, снижающих синтез соляной кислоты.
Диета при гастрите желудка
Важную роль в терапии играет питание — оно должно быть щадящим. В зависимости от типа гастрита пациенту рекомендуют продукты, повышающие или понижающие секрецию кислоты.
Основные принципы питания при гастрите:
- употреблять пищу комфортной температуры, не слишком горячей или холодной;
- исключить фаст-фуд, жирные, острые и копченые продукты, а также сладкие газированные напитки;
- сократить объем поваренной соли — не более 2 чайных ложек в день;
- не готовить на жире, пищу лучше запекать, варить на пару или поджаривать на сухой сковороде без масла;
- употреблять небольшие порции каждые 2—3 часа.
При острой форме патологии слизистой оболочки в первую неделю рекомендуется питаться пюреобразной пищей. На время исключают необработанные фрукты и овощи. После ликвидации острых симптомов рацион расширяют, но пищу готовят на пару или посредством запекания.
Разрешены макароны и крупы — манная, гречневая, овсяная, рисовая. Можно употреблять супы на мясном или овощном бульоне, нежирное мясо и рыбу. Допустимо есть 1 яйцо в день в отварном виде или в виде омлета. Овощи лучше усваиваются без кожуры или в форме пюре. При гастрите с пониженной кислотностью рекомендуется пить минеральные воды.
Профилактика гастрита
Для предупреждения развития воспаления слизистой оболочки желудка следует придерживаться рекомендаций:
- соблюдать личную гигиену;
- следить за питанием;
- употреблять только качественные продукты;
- применять лекарственные препараты строго по назначению врача и в рекомендованных дозировках;
- регулярно посещать специалиста для своевременной диагностики болезней ЖКТ.
Куда обратиться при гастрите?
- В ММЦ «Доктор Боголюбов» прием ведут гастроэнтерологи с опытом работы более 5 лет, которые регулярно повышают квалификацию.
- Экспертное оборудование для эндоскопической диагностики болезней желудка и кишечника, возможность пройти гастроскопию во сне.
- Удобное расположение — 5 филиалов медицинского центра расположены в нескольких районах Балашихи.
К какому врачу обратиться при гастрите?
Лечением всех форм гастрита у детей и взрослых занимается врач-гастроэнтеролог. В его компетенцию входят диагностика и лечение патологий всех органов ЖКТ.
Что можно есть при гастрите?
К разрешенным продуктам относят:
- нежирное мясо и рыба;
- морепродукты;
- рисовая, овсяная и гречневая каша;
- молоко и молочные продукты;
- омлет;
- овощи: кабачок, тыква, зелень, морковь;
- фрукты в переработанном виде.
Сколько лечится гастрит?
Сроки лечения зависят от степени поражения слизистой оболочки. Острая форма проходит за 5—7 дней. Хроническая требует долгой терапии, вплоть до нескольких месяцев.
Фото: freepik - ru.freepik.com
 Современный подход к ведению беременности: забота о будущем начинается с первого скринингаНажмите, чтобы узнать подробнее
Современный подход к ведению беременности: забота о будущем начинается с первого скринингаНажмите, чтобы узнать подробнее 23.03.2026Современный подход к ведению беременности: забота о будущем начинается с первого скрининга
23.03.2026Современный подход к ведению беременности: забота о будущем начинается с первого скрининга 20.03.2026Патриотическое мероприятие в медицинском центре Доктор Боголюбов
20.03.2026Патриотическое мероприятие в медицинском центре Доктор Боголюбов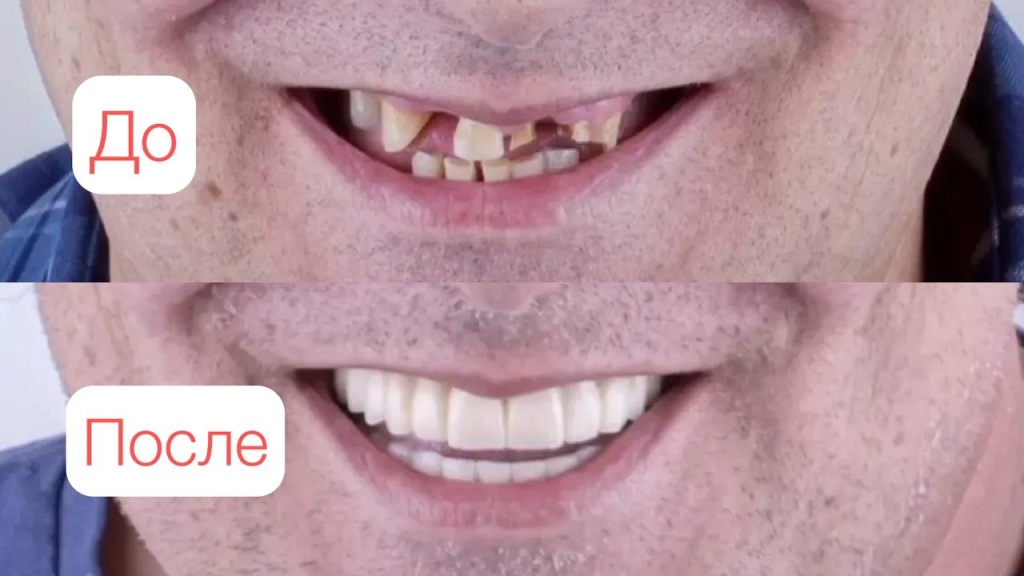 24.02.2026Протезирование на имплантах All-on-6
24.02.2026Протезирование на имплантах All-on-6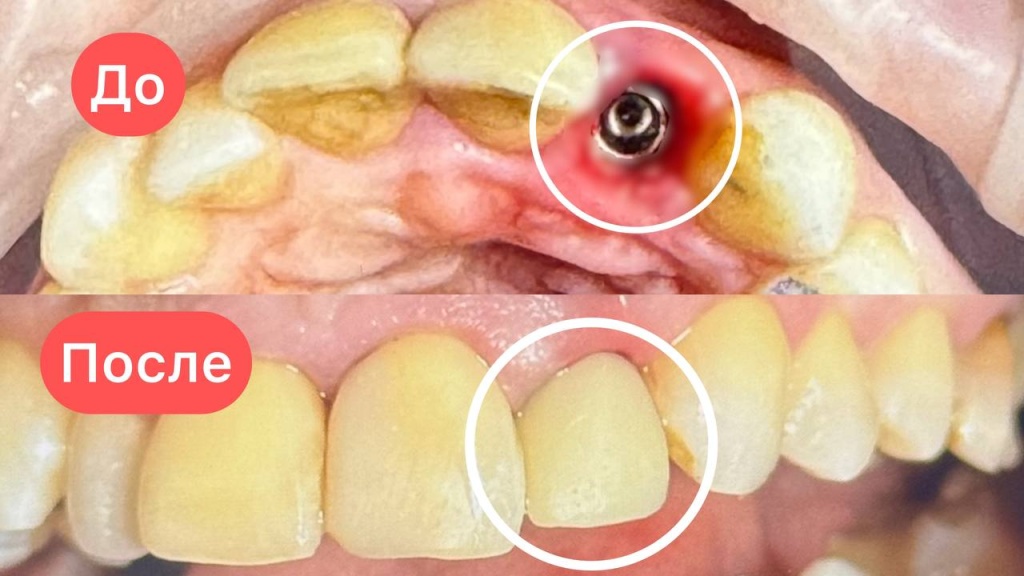 18.02.2026Клинический случай одномоментной имплантации и протезированием день в день
18.02.2026Клинический случай одномоментной имплантации и протезированием день в день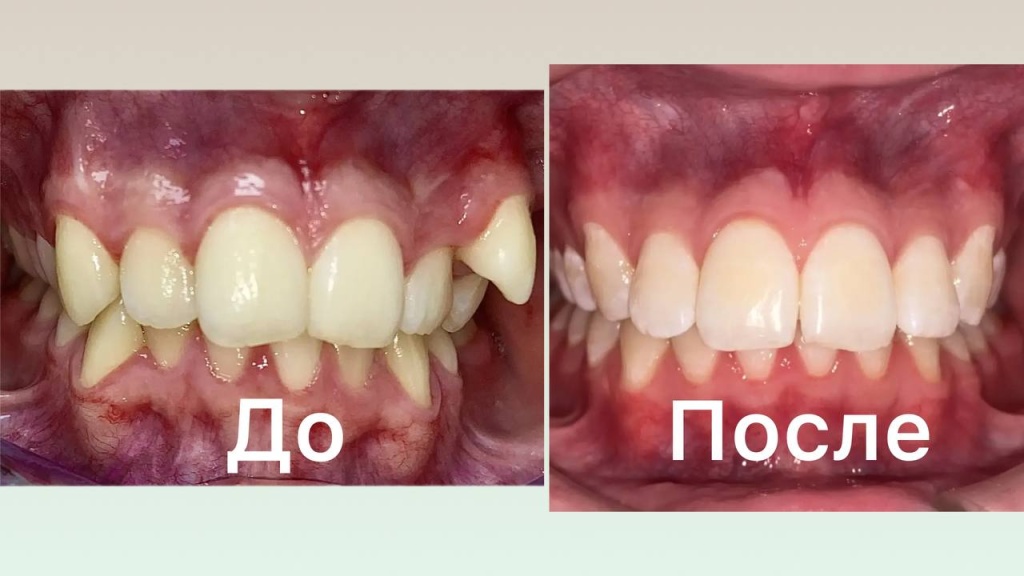 18.02.2026Ортодонтическое лечение ДО/ПОСЛЕ
18.02.2026Ортодонтическое лечение ДО/ПОСЛЕ 18.02.2026Пластика рецессии десны
18.02.2026Пластика рецессии десны 18.02.2026Восстановили ВСЕ зубы за 3 дня
18.02.2026Восстановили ВСЕ зубы за 3 дня 18.02.2026ДО/ПОСЛЕ. История нашей пациентки
18.02.2026ДО/ПОСЛЕ. История нашей пациентки 04.12.2025УЗИ глазного яблока
04.12.2025УЗИ глазного яблока