Главная → Новости и статьи → Ревматизм
Что такое ревматизм
Ревматизм — это системное заболевание инфекционно-аутоиммунного происхождения. Поражает преимущественно суставы, сердце и сосуды, нервную систему. Болезнь типична для детей 8–13 лет и молодых людей в возрасте 17–24 лет, женщины болеют в два раза чаще.
Диагностику и лечение заболевания проводит ревматолог. Ревматизм часто приобретает хроническое течение, обострения возникают весной и осенью. Для лечения используют антибиотики, стероидные и нестероидные противовоспалительные препараты.
Симптомы заболевания у взрослых
Симптомы ревматической лихорадки многообразны, так как аутоиммунное воспаление поражает разные ткани организма. Проявления болезни разделяют на группы по пораженным органам:
- суставные проявления — воспаление коленных, локтевых и тазобедренных суставов с летучим характером болей;
- сердечные — воспаление эндокарда с формированием пороков, хронического эндокардита;
- неврологические симптомы, или малая хорея — нарушение координации, мышечная слабость, тик;
- кожные проявления — кольцевидная эритема, подкожные ревматоидные узелки.
Общая симптоматика характерна для первичной ревматической атаки и для последующих обострений:
- слабость, недомогание, головная боль;
- повышение температуры тела до 37,5–39 градусов;
- потливость;
- отсутствие аппетита.
Через 3–4 месяца от возникновения ревматизм переходит в хроническую форму. В период ремиссии человек не предъявляет никаких жалоб на здоровье, но при обострении снова появляются суставные и сердечные боли.
Симптомы заболевания у детей
Симптомы острой ревматической лихорадки у детей проявляются через месяц после перенесенной стрептококковой инфекции. В детском возрасте наиболее выраженным симптомом является поражение нервной системы — хорея Сиденгама, пляска Святого Витта. Более подвержены этому состоянию девочки.
Проявления:
- непроизвольные движения конечностей, мышц туловища;
- нарушение координации;
- мышечные подергивания быстро прогрессируют.
Среди симптомов ревматизма у детей чаще наблюдается поражение сердца и суставов. Острая ревматическая лихорадка в детском возрасте быстро приводит к развитию эндокардита, миокардита и формированию сердечных пороков. Воспалению наиболее подвержены коленные и локтевые суставы, вплоть до полного отсутствия движений в них.
Причины ревматизма
Ревматизм, или острая ревматическая лихорадка, представляет собой аутоиммунную реакцию организма на бета-гемолитический стрептококк группы А. После перенесенной стрептококковой инфекции в организме образуются антитела. Они атакуют собственные ткани тела — костную, сердечную и нервную. Такое воспаление называется аутоиммунным и является основной причиной развития ревматизма.
Факторы риска заболевания:
- ослабленный иммунитет;
- наличие очагов хронической стрептококковой инфекции в организме — кариозные зубы, хронический гайморит и тонзиллит;
- сахарный диабет;
- частые травмы кожи и слизистых.
Косвенной причиной острой ревматической лихорадки является наследственность. Семейная предрасположенность к ревматизму характерна для людей с II и III группой крови.
Классификация болезни
Классификация ревматизма включает разделение на клинические формы с преобладанием одного симптома, стадии и варианты течения.
Фазы
- Активная — явная симптоматика с повышением температуры тела, суставными болями, неврологическими проявлениями, высыпаниями на коже.
- Неактивная — сформированные последствия ревматической лихорадки в виде пороков сердца, кардиосклероза, склеротических изменений соединительной ткани.
Варианты течения
- Острое — внезапное начало с температурой тела более 38 градусов, множественным поражением суставов, миокардитом. Острая ревматическая лихорадка хорошо отвечает на лечение противовоспалительными препаратами, симптомы исчезают в течение двух месяцев.
- Подострое — сглаженное начало болезни, температура тела до 38 градусов, поражение одного или двух суставов с медленным развитием артрита. При подостром ревматизме преобладают признаки воспаления сердца — миокардит, эндокардит. Активность процесса продолжается до 6 месяцев.
- Затяжное течение характерно для рецидивирующего ревматизма — длительное повышение температуры тела в пределах 37–37,5 градусов, слабо выраженные суставные боли, вялотекущий миокардит. Плохой ответ на противовоспалительную терапию, активность процесса более 6 месяцев.
- Рецидивирующее течение характерно для больных с хроническим ревматизмом, сердечными пороками. Обострения протекают по типу острой лихорадки с выраженными симптомами. Лечение не приводит к полному затуханию болезни.
- Латентное течение не имеет клинических и лабораторных признаков воспаления. Выявляют болезнь случайно, при обследовании по поводу обнаруженного сердечного порока.
Клинические формы
- Ревмокардит — ревматическое поражение сердца с формированием кардиосклероза, пороков.
- Полиартрит — поражение 1–2, реже большего числа суставов с формированием острого, а затем хронического воспаления.
- Кольцевидная эритема — специфические высыпания на коже в виде розового ободка неправильной формы, с четким границами.
- Хорея — поражение нервной системы в виде непроизвольных подергиваний и движений.
- Ревматические узелки — плотные подкожные образования преимущественно вокруг воспаленных суставов.
Осложнения
Осложнения ревматизма обусловлены хроническим аутоиммунным воспалением, постепенным разрушением тканей и нарушением функции пораженных органов:
- декомпенсированный порок митрального клапана;
- сердечная недостаточность;
- инсульт;
- кардиосклероз;
- тромбозы сосудов сетчатки глаза, почек, сердца;
- пневмония, плеврит;
- гломерулонефрит.

Фото: stefamerpik - ru.freepik.com
Диагностика ревматизма
- Опрос — определение характера жалоб, сроков их появления, динамики развития со временем. Установление факта перенесенной стрептококковой инфекции в течение месяца до появления симптомов болезни. Осмотр — оценка состояния кожи, выслушивание сердца, ощупывание суставов.
- Общеклинические анализы крови для выявления признаков воспаления.
- Биохимический анализ, коагулограмма при подозрении на развитие осложнений.
- Мазок из зева, анализ крови для выявления стрептококковой инфекции.
- Электрокардиография, ультразвуковое исследование сердца для определения миокардита, пороков, аритмий.
- Рентгенография суставов для определения степени тяжести артрита.
- Компьютерная томография суставов, органов грудной клетки для выявления осложнений.
- Осмотр смежных специалистов — невролог, кардиолог, терапевт.
Методы лечения
Острая ревматическая лихорадка или обострение хронического ревматизма требуют помещения пациента в стационар на 3–4 недели. Лечение включает:
- пенициллин внутримышечно для уничтожения стрептококковой инфекции;
- кортикостероиды для подавления воспалительного процесса в сердце и суставах;
- нестероидные противовоспалительные препараты для лечения суставного синдрома;
- гидроксихлорохин в таблетках при затяжном течении ревматизма, препарат предотвращает склерозирование соединительной ткани и развитие артроза;
- хондропротекторы для восстановления хрящевой ткани.
Вспомогательное лечение включает массаж и физиопроцедуры:
- электрофорез;
- инфракрасное, ультрафиолетовое облучение;
- УВЧ, парафиновые аппликации.
После выписки из стационара пациента направляют на долечивание в амбулаторных условиях или в санатории:
- курс поливитаминов и хондропротекторов продолжительностью до 6 месяцев;
- лечебная физкультура;
- массаж;
- лечебные радоновые ванны;
- минеральные воды.
Каждый человек, перенесший ревматизм, подлежит диспансерному учету и ежегодному наблюдению у ревматолога. Длительность наблюдения зависит от возраста пациента, тяжести перенесенного заболевания, сформированных последствий.
Профилактика
Первичная профилактика ревматизма у детей и взрослых:
- здоровый образ жизни, отказ от курения и употребления алкоголя;
- укрепление иммунитета, закаливание;
- предотвращение повреждений кожи;
- своевременное лечение тонзиллита, ангины;
- лечение кариозных зубов.
Вторичная профилактика показана пациентам с хроническим ревматизмом, направлена на продление периода ремиссии, предупреждение обострений. Для вторичной профилактики ревматизма применяют бензилпенициллин внутримышечно раз в три недели круглогодично:
- без ревмокардита — 5 лет;
- с кардитом, но без порока — 10 лет;
- с пороком сердца — пожизненно.
Диагностика и лечение ревматизма в Балашихе
- Прием ревматолога в каждом районе Балашихи в многопрофильном медицинском центре «Доктор Боголюбов».
- Обследование с использованием современной высокоточной аппаратуры.
- Возможность собрать консилиум смежных специалистов — невролог, дерматолог, инфекционист, кардиолог.
- Комплексные программы лечения детей и взрослых с последующим диспансерным наблюдением.
- Процедурный кабинет для проведения вторичной бициллинопрофилактики ревматизма.
Какой врач лечит ревматизм?
Непосредственное лечение всех форм ревматизма проводит ревматолог. С учетом многообразия клинических проявлений, поражения различных органов к лечению подключают смежных специалистов — кардиолог, инфекционист, невролог.
Как лечат ревматизм?
Пациентов с диагнозом «острый ревматизм» госпитализируют в стационар. Лечение включает строгий постельный режим, применение антибиотиков и противовоспалительных средств. После выписки пациент переходит на амбулаторное восстановительное долечивание с использованием физиопроцедур и витаминов.
Список литературы:
- Внутренние болезни: руководство к практ. занятиям по госпитальной терапии: учеб. пособие / [Ананченко В. Г. и др.] ; под ред. профессора Л. И. Дворецкого. — М.: ГЭОТАР-Медиа, 2010. — 456 с: ил., вкл. цв. ил. – 12 п.
- Поликлиническая терапия : учебник / коллектив авторов ; под ред. И.И. Чукаевой, Б.Я. Барта. — Москва : КНОРУС, 2017. — 696 с. — (Бакалавриат).
- Внутренние болезни: Учебник : В 2 т. / В.Н. Фатенков. – Самара : ООО "Офорт", 2006. – Т.1. – 580 с. : ил.
Фото: karlyukav - ru.freepik.com
 23.03.2026Современный подход к ведению беременности: забота о будущем начинается с первого скрининга
23.03.2026Современный подход к ведению беременности: забота о будущем начинается с первого скрининга 20.03.2026Патриотическое мероприятие в медицинском центре Доктор Боголюбов
20.03.2026Патриотическое мероприятие в медицинском центре Доктор Боголюбов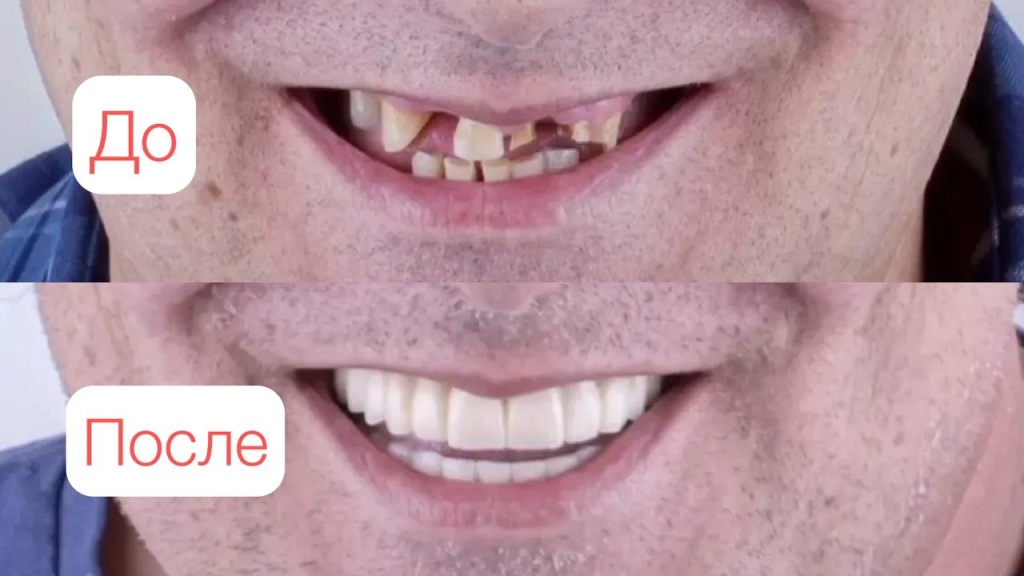 24.02.2026Протезирование на имплантах All-on-6
24.02.2026Протезирование на имплантах All-on-6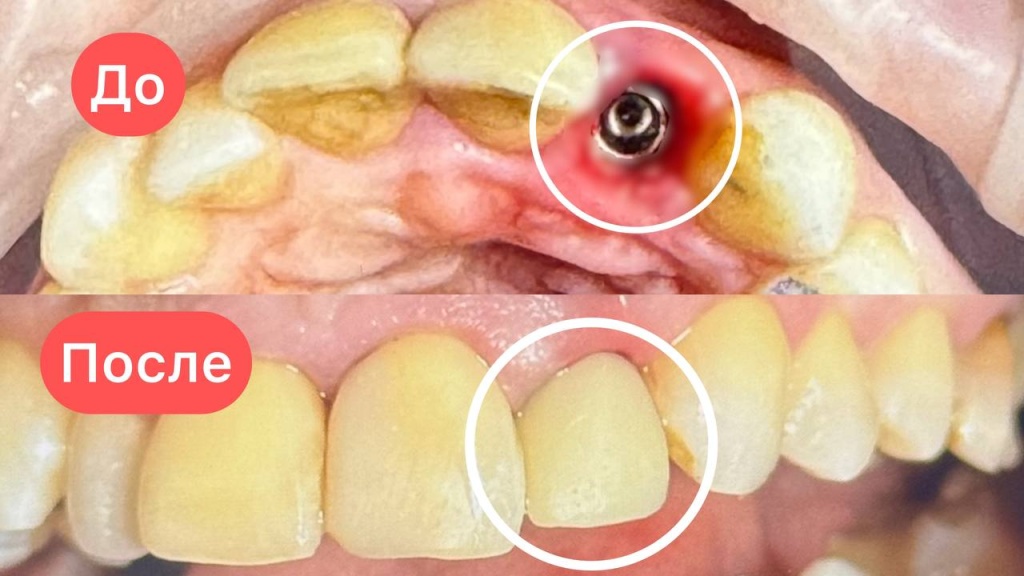 18.02.2026Клинический случай одномоментной имплантации и протезированием день в день
18.02.2026Клинический случай одномоментной имплантации и протезированием день в день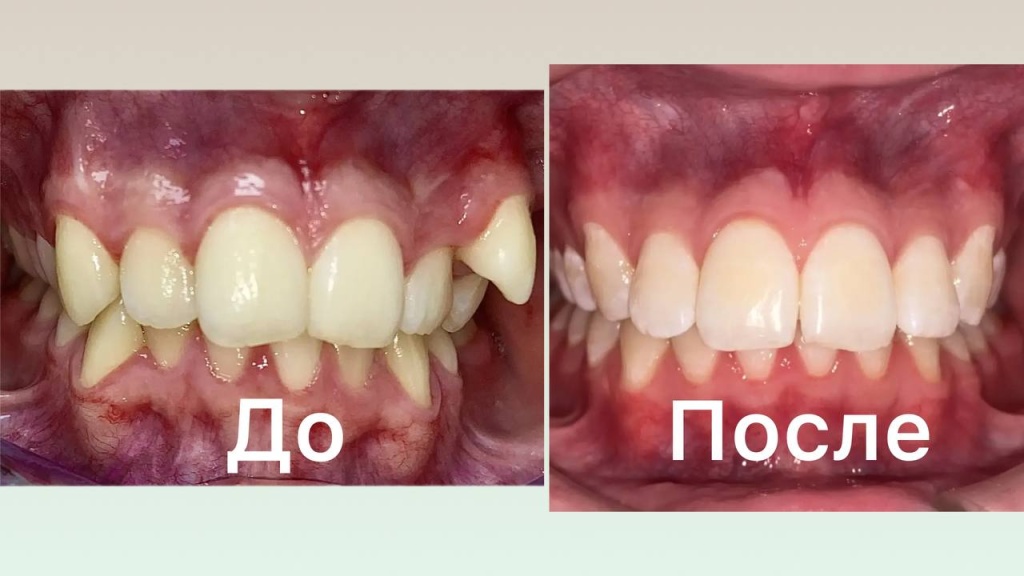 18.02.2026Ортодонтическое лечение ДО/ПОСЛЕ
18.02.2026Ортодонтическое лечение ДО/ПОСЛЕ 18.02.2026Пластика рецессии десны
18.02.2026Пластика рецессии десны 18.02.2026Восстановили ВСЕ зубы за 3 дня
18.02.2026Восстановили ВСЕ зубы за 3 дня 18.02.2026ДО/ПОСЛЕ. История нашей пациентки
18.02.2026ДО/ПОСЛЕ. История нашей пациентки