Главная → Новости и статьи → Бактериальный вагиноз
Бактериальный вагиноз
Деликатная проблема — многие женщины сталкиваются с появлением необычных выделений. Запах неприятный, а вот жжения или зуда, как бывает при молочнице, в этом случае нет. Бактериальный вагиноз — самое распространенное нарушение микрофлоры влагалища. Эта статья призвана рассказать о проблеме подробнее, чтобы помочь дамам вовремя распознать проблему и принять правильные меры.
Что такое бактериальный вагиноз
В норме во влагалище царят полезные лактобактерии, которые создают кислую среду и не дают ход вредным микробам1. При бактериальном вагинозе количество лактобактерий резко снижается, а их место захватывают условно-патогенные микробы, в первую очередь Gardnerella vaginalis (устаревшее название заболевания — гарднереллез). Такой дисбаланс в микрофлоре называют дисбактериозом влагалища.
Заболевание встречается у 30–50% женщин репродуктивного возраста, а среди беременных — почти у каждой третьей. Оно не передается половым путем в классическом смысле, но тесно связано с половой активностью.
Причины развития дисбиоза
Почему же полезные бактерии исчезают, уступая место вредным? Причины могут быть разными, и часто они действуют в комплексе.
К основным факторам риска относятся:
- Несколько половых партнеров одновременно или момент их смены.
- Спринцевания влагалища водой или мылом — такие процедуры не полезны, ведь в норме влагалище самоочищается. А вот навредить себе можно, создав среду для размножения бактериям.
- Некоторые контрацептивы — например, внутриматочные спирали.
- Антибиотики — они убивают не только вредные, но и полезные бактерии.
- Гормональные причины: например, при беременности, во время климакса, в некоторые фазы менструального цикла кислотность среды меняется.
- Снижение иммунитета.
Важный момент: половой партнер не заражается вагинозом, потому что это не инфекция. Однако у мужчин могут размножаться те же бактерии, и при незащищенных контактах они будут возвращаться к женщине, вызывая рецидивы. Именно поэтому при частых повторениях болезни врачи все чаще рекомендуют обсуждать лечение партнера.
Симптомы бактериального вагиноза
Как понять, что у вас именно вагиноз, а не молочница или другая инфекция? Симптомы довольно характерные. Главный признак — выделения:
- Беловато-серые или желтовато-серые.
- Жидкие, гомогенные, равномерно распределены по стенкам. Их часто описывают как «сливкообразные».
- Специфический «рыбий» запах, который усиливается после занятий сексом (из-за контакта со щелочной средой спермы) и во время месячных.
Другие симптомы встречаются реже, но могут быть:
- Дискомфорт снаружи.
- Болезненность при половых контактах.
- Изредка — легкий зуд или жжение.
Чего при вагинозе не бывает, так это выраженного зуда, покраснения, отека, резей при испускании мочи. Если эти признаки есть, скорее всего, присоединилась другая инфекция или это вовсе не вагиноз.
Методы диагностики
Диагностика бактериального вагиноза не сложная, но требует визита к гинекологу. Самостоятельно ставить диагноз и покупать препараты в аптеке — большая ошибка, потому что под симптомы вагиноза могут маскироваться другие заболевания, включая инфекции, передающиеся половым путем2.
Врач ставит диагноз на основании нескольких критериев (критерии Амселя):
- Характер выделений (цвет, запах).
- pH влагалищной среды > 4,5. В норме среда кислая, при вагинозе она становится щелочной.
- Аминовый тест. Если смешать выделения с раствором гидроксида калия, появляется резкий «рыбий» запах.
- Микроскопия мазка. Самый важный критерий — если обнаружены так называемые ключевые клетки в мазке. Это клетки эпителия, облепленные бактериями. Их наличие — верный признак вагиноза.
Дополнительно могут назначать анализ — посев на флору или ПЦР-исследования, чтобы исключить другие инфекции. Поскольку вагиноз повышает восприимчивость к инфекциям, передающимся половым путем (ИППП), при постановке диагноза рекомендуется провериться и на них.
Осложнения и риски
Без лечения хронический дисбаланс может привести к серьезным последствиям. В их числе:
- Воспаление матки и придатков.
- Осложнения беременности: риск преждевременных родов, инфицирования плодных оболочек и послеродового эндометрита.
- Проблемы после гинекологических операций.
- Повышенная восприимчивость к ИППП. Измененная микрофлора не защищает от инфекций, и риск заразиться, например, ВИЧ или генитальным герпесом, возрастает.
Именно поэтому вагиноз нельзя оставлять без внимания. Это не просто косметический дефект, а состояние, влияющее на репродуктивное здоровье.
Лечение бактериального вагиноза
Лечение назначает только врач после подтверждения диагноза. Самолечение опасно: неправильно подобранные препараты могут усугубить дисбаланс или вызвать устойчивость бактерий3.
Основной метод лечения — антибактериальные препараты, активные против анаэробов. Используются две основные группы лекарств:
- Метронидазол. Может назначаться в виде таблеток внутрь (по 500 мг 2 раза в день, курс 7 дней) или в виде свечей (геля) для местного применения (1 раз в день, 5 дней). Таблетки считаются предпочтительным методом для небеременных женщин, так как действуют системно.
- Клиндамицин. Обычно используется в виде крема или свечей (курс 7 дней). Важно знать: клиндамицин может разрушать латекс, поэтому презервативы в период лечения будут неэффективны.
В последнее время появился новый вариант — секнидазол. Его преимущество в том, что достаточно принять всего одну дозу (2 г внутрь), что очень удобно и повышает приверженность лечению.
Отдельная тема — рецидивы. Если вагиноз возвращается снова и снова (а это бывает у 30–50% женщин), подход к лечению меняется, назначают более длительную терапию, а также обследуют и лечат полового партнера.
После курса антибиотиков важно восстановить микрофлору. Для этого используются пробиотики (свечи или капсулы с лактобактериями). Однако назначать их нужно после того, как закончится основной курс лечения, консультация врача обязательна.
Профилактика и правила интимной гигиены
Предупредить вагиноз проще, чем лечить его и бороться с рецидивами. Основные меры профилактики просты и доступны каждой:
- Презервативы при смене партнера.
- Белье из натуральных тканей.
- Средства для интимной гигиены с кислым pH.
- Правильное питание, включая кисломолочные продукты.
Бактериальный вагиноз хорошо поддается коррекции. Главное — вовремя обратиться к специалисту и правильно пролечиться — а при соблюдении мер профилактики восстановление будет качественным.
Список литературы
- Бактериальный вагиноз. Клинические рекомендации Минздрава РФ. 2022. URL: https://cr.minzdrav.gov.ru/view-cr/206_2 (дата обращения 24.02.2026).
- Казанцева В. Д., Озолиня Л. А., Савченко Т. Н., Доброхотова Ю. Э. Современные стратегии лечения и профилактики бактериального вагиноза. РМЖ. Мать и дитя. 2025;8(1):27-31. DOI: 10.32364/2618-8430-2025-8-1-4.
- Хрянин А. А., Решетников О. В. Бактериальный вагиноз: новые перспективы в лечении. Медицинский Совет. 2015;(9):26-33. https://doi.org/10.21518/2079-701X-2015-9-26-33
 Современный подход к ведению беременности: забота о будущем начинается с первого скринингаНажмите, чтобы узнать подробнее
Современный подход к ведению беременности: забота о будущем начинается с первого скринингаНажмите, чтобы узнать подробнее 23.03.2026Современный подход к ведению беременности: забота о будущем начинается с первого скрининга
23.03.2026Современный подход к ведению беременности: забота о будущем начинается с первого скрининга 20.03.2026Патриотическое мероприятие в медицинском центре Доктор Боголюбов
20.03.2026Патриотическое мероприятие в медицинском центре Доктор Боголюбов 24.02.2026Протезирование на имплантах All-on-6
24.02.2026Протезирование на имплантах All-on-6 18.02.2026Клинический случай одномоментной имплантации и протезированием день в день
18.02.2026Клинический случай одномоментной имплантации и протезированием день в день 18.02.2026Ортодонтическое лечение ДО/ПОСЛЕ
18.02.2026Ортодонтическое лечение ДО/ПОСЛЕ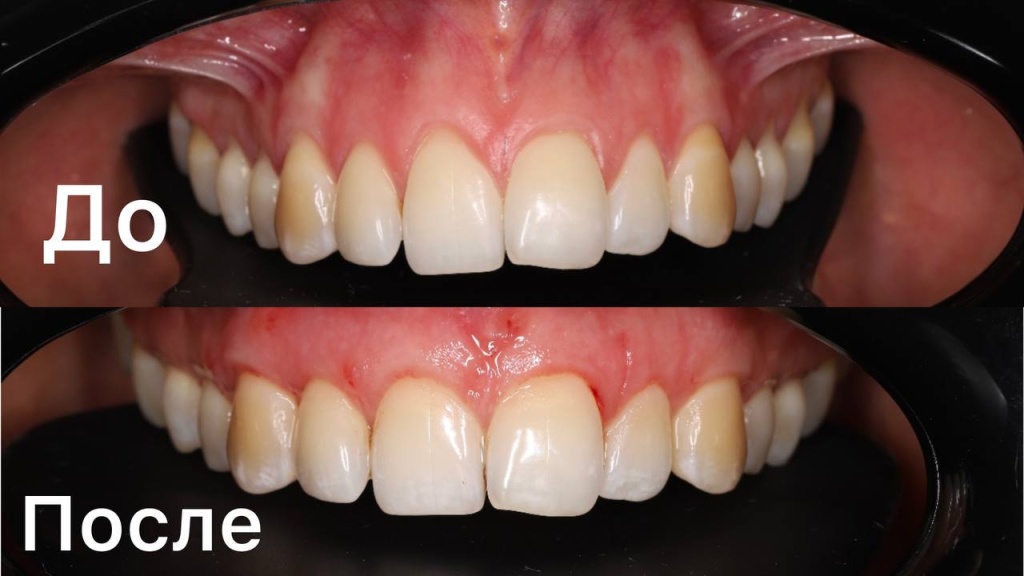 18.02.2026Пластика рецессии десны
18.02.2026Пластика рецессии десны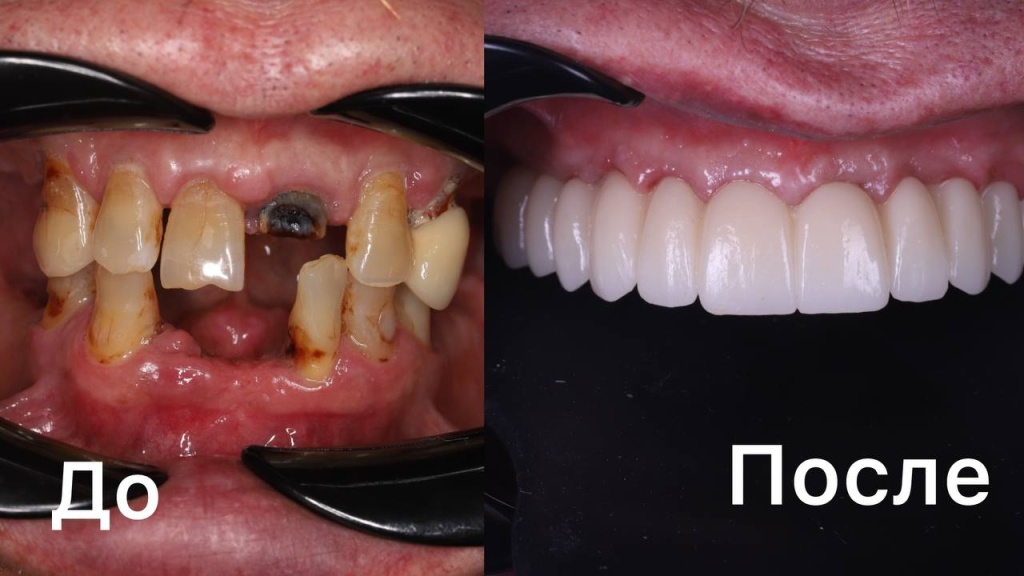 18.02.2026Восстановили ВСЕ зубы за 3 дня
18.02.2026Восстановили ВСЕ зубы за 3 дня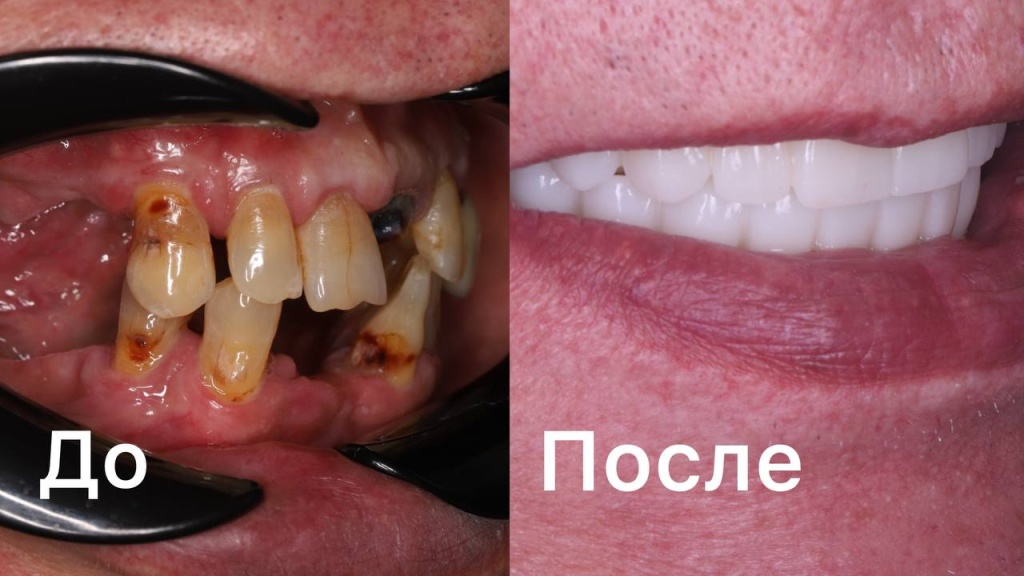 18.02.2026ДО/ПОСЛЕ. История нашей пациентки
18.02.2026ДО/ПОСЛЕ. История нашей пациентки 04.12.2025УЗИ глазного яблока
04.12.2025УЗИ глазного яблока